Το 2021 αποτέλεσε το πρώτο έτος κατά το οποίο αποτυπώθηκε μια αντιπροσωπευτική εικόνα που αφορά στα συνολικά έσοδα του Γενικού Συστήματος Υγείας (Σύστημα), τα οποία ανήλθαν στα €1,32 δισ. και αναλύονται ως εξής:
Εισφορές
Τα συνολικά έσοδα από εισφορές κατά το 2021 ανήλθαν στο €1,19 δισ., οι οποίες έχουν καταβληθεί κυρίως από το κράτος, τους εργοδότες και τους εργοδοτούμενους. Η συμμετοχή των τριών κοινωνικών εταίρων στη χρηματοδότηση του Συστήματος μέσω εισφορών σε απόλυτους αριθμούς καθώς και σε ποσοστά αναλύεται πιο κάτω:
Ο τρόπος χρηματοδότησης του Συστήματος μέσω των εισφορών υπηρετεί μια εκ των τεσσάρων θεμελιωδών αρχών του Συστήματος, την αρχή της αλληλεγγύης, όπου η εισφορά του κάθε πολίτη γίνεται στη βάση της οικονομικής του δυνατότητας. Με αυτό τον τρόπο, αυτός που λαμβάνει υψηλά εισοδήματα καταβάλλει περισσότερες εισφορές (έχει τεθεί πλαφόν εισοδημάτων στις €180.000), σε σύγκριση με άλλον, που έχει περιορισμένα ή καθόλου εισοδήματα (άνεργος).
Η χρηματοδότηση μέσω εισφορών είναι ο δημοφιλέστερος τρόπος χρηματοδότησης ενός συστήματος υγείας (μοντέλο Bismark). Υπάρχει φυσικά και το μοντέλο όπου ο προϋπολογισμός ενός συστήματος υγείας χρηματοδοτείται απευθείας από τον κρατικό προϋπολογισμό (μοντέλο Beveridge), όμως γενικότερα η τάση διεθνώς κλίνει προς το μοντέλο Bismark, όπου υπάρχει λιγότερος κρατικός παρεμβατισμός και συμβάλλει σε μια πιο άμεση, ενεργή και υπεύθυνη συμμετοχή του πολίτη στο σύστημα, μέσω της καταβολής εισφορών και συμπληρωμών (awareness).
Εδώ θα πρέπει να αναφερθεί ότι η λογική της διαχείρισης του Συστήματος από τους ίδιους τους εκπροσώπους των εισφορέων (κοινωνικοί εταίροι) θεωρείται μια πολύ καλή πρακτική, όπου στον δυνατό βαθμό διασφαλίζεται η υπεύθυνη διαχείριση των εσόδων του Συστήματος, αφού τα μέλη του Διοικητικού Συμβουλίου του Οργανισμού Ασφάλισης Υγείας ουσιαστικά καλούνται να διαχειριστούν με σύνεση τις «δικές» τους εισφορές.
Ο συνδυασμός των δύο πιο πάνω παραγόντων, δηλαδή από τη μια το Σύστημα να χρηματοδοτείται από εισφορές και από την άλλη η συμμετοχή των κοινωνικών εταίρων στο ΔΣ, δημιουργεί τις προϋποθέσεις ισορροπημένης προσέγγισης σε θέματα κρίσιμης σημασίας. Για παράδειγμα, ενώ υπάρχει μια γενική τάση οι οργανώσεις να απαιτούν εμπλουτισμό του πακέτου υπηρεσιών του συστήματος προς όφελος των ασθενών – μελών τους, την ίδια ώρα γνωρίζουν ότι τυχόν υπερβολικά αιτήματα μπορεί να οδηγήσουν σε οικονομική επιβάρυνση των εισφορέων – μελών τους, μέσω μιας τυχόν αναγκαστικής αύξησης των ποσοστών εισφοράς. Για αυτό, όταν τα δύο αποσυνδεθούν, δηλαδή άλλοι αποφασίζουν για το πακέτο και άλλοι αποφασίζουν για τη χρηματοδότηση, δημιουργούνται συνθήκες για συνεχείς και άγονες αντιπαραθέσεις.
Βέβαια, τα πιο πάνω ουδόλως αναιρούν την ανάγκη υποστήριξης των μελών του ΔΣ από διάφορες συμβουλευτικές επιτροπές, απαρτιζόμενες από εξειδικευμένα άτομα, ανάλογα με το αντικείμενο. Αυτό αποτελεί επιτακτική ανάγκη, αφού τα μέλη του ΔΣ ανεξαρτήτως της ακαδημαϊκής ή άλλης ιδιότητας τους δεν θα ήταν ποτέ δυνατόν να γνωρίζουν όλα τα εξειδικευμένα θέματα (π.χ. οικονομικά, ιατρικά, νομικά). Σε αυτά τα πλαίσια, στον Οργανισμό Ασφάλισης Υγείας έχει συσταθεί σημαντικός αριθμός τέτοιων εξειδικευμένων επιτροπών.
Συμπληρωμές
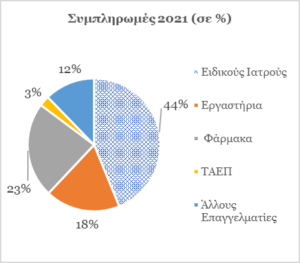
Σε απόλυτους αριθμούς οι συμπληρωμές κατά το 2021 ανήλθαν στα €45εκ και αναλύονται ως πιο κάτω:
Οι συμπληρωμές, ως ποσοστό στα συνολικά έσοδα, περιορίστηκαν στο 3.4% των συνολικών εσόδων, κάτι που κρίνεται ως πολύ θετικό στοιχείο, αφού ως γενικός κανόνας, όσο το συγκεκριμένο ποσοστό αυξάνεται τόσο αναιρείται η λογική της ύπαρξης ενός γενικού συστήματος υγείας, αφού το βάρος της χρηματοδότησης μέσω των συμπληρωμών μετακυλίεται από τον εισφορέα στον χρήστη/ασθενή, με αποτέλεσμα να δημιουργείται ένα άνισο σύστημα, όπου η πρόσβαση εξαρτάται περισσότερο από την οικονομική δυνατότητα του ασθενούς.
Βέβαια, θα ήταν λάθος να αποδομηθεί πλήρως η σημασία των συμπληρωμών. Ουσιαστικά, η εφαρμογή συμπληρωμών, πέραν του ότι αποτελεί μια έστω μικρή πηγή εσόδων, βοηθά στο να περιορίζει το φαινόμενο moral hazard (ηθικός κίνδυνος), το οποίο προκαλείται όταν η υπηρεσία παρέχεται εντελώς δωρεάν στο επίπεδο του χρήστη, με αποτέλεσμα ο χρήστης (ασθενής) να παρουσιάζει μια ροπή «ανεύθυνης» συμπεριφοράς, επιζητώντας συνεχώς τη λήψη υπηρεσιών οι οποίες, με βάση την κατάσταση της υγείας του, δεν δικαιολογούνται. Εξού και το εύλογο επιχείρημα από μερίδα κυρίως παροχέων ότι με τυχόν αύξηση των συμπληρωμών θα περιοριστούν σημαντικά οι καταχρήσεις.
Έχοντας υπόψη τα πιο πάνω, το σημείο ισορροπίας επιτυγχάνεται εκεί όπου το ύψος των συμπληρωμών καθορίζεται ώστε από τη μια να αποθαρρύνει τον ασθενή να λειτουργεί σπάταλα μέσα στο σύστημα αλλά και από την άλλη να μην τον αποθαρρύνει να λάβει έγκαιρα υπηρεσίες όταν αυτές είναι απαραίτητες για την υγεία του. Κάτι τέτοιο στην πράξη είναι πολύ δύσκολο, αφού ο κάθε χρήστης – δικαιούχος του Συστήματος έχει διαφορετική ευαισθησία έναντι της όποιας συμπληρωμής (price elasticity of demand). Δηλαδή, το ποσό των €10 συμπληρωμή αναμένεται να επηρεάσει πολύ διαφορετικά τη συμπεριφορά ενός πλουσίου, σε σχέση με ένα φτωχό. Αυτό θα μπορούσε να αντιμετωπιστεί εφαρμόζοντας διαφορετικά ποσά συμπληρωμών ανά δικαιούχο (π.χ. αντί σταθερό ποσό συμπληρωμής, η συμπληρωμή να καθορίζεται ως σταθερό ποσοστό επί των εισοδημάτων), όμως σε τέτοια περίπτωση το Σύστημα γίνεται επικίνδυνα περίπλοκο, αυξάνοντας το κόστος και το βαθμό δυσκολίας σωστής διαχείρισης και ελέγχου του Συστήματος, καθώς και κατανόησής του από μέρους των δικαιούχων.
Συνεπώς, κατά κανόνα οι συμπληρωμές είναι σωστό να περιορίζονται σε χαμηλά επίπεδα και γενικά να εφαρμόζονται με σχετικά απλό τρόπο, κάτι που φαίνεται έχει επιτευχθεί στο ΓεΣΥ. Υπενθυμίζεται, επίσης, ότι στο ΓεΣΥ εφαρμόζεται και ετήσια οροφή συνολικών συμπληρωμών, ενισχύοντας περαιτέρω την οικονομική προστασία του δικαιούχου. Επίσης, καλό είναι οι συμπληρωμές να εφαρμόζονται πιο έντονα σε υπηρεσίες που ο δικαιούχος φαίνεται να έχει μεγαλύτερη ενεργό συμμετοχή στις καταχρήσεις (π.χ. εξωνοσοκομειακές υπηρεσίες αντί ενδονοσοκομειακές). Επιπλέον μπορούν να εφαρμοσθούν πιο έντονα σε υπηρεσίες όπου θεωρούνται «όχι τόσο απαραίτητες» ή «δοκιμαστικού σταδίου» ή «πολυτελείας». Όσον αφορά στο θέμα την αντιμετώπισης των καταχρήσεων, αυτό θα αναλύσουμε σε άλλο άρθρο.
Τέλος, πρέπει να υπενθυμίσουμε ότι το ΓεΣΥ έχει ένα πολύ αυστηρό πλαίσιο χρηματοδότησης, αφού υποχρεούται να παραμένει συνεχώς οικονομικά βιώσιμο, δηλαδή οι δαπάνες του να μην υπερβαίνουν τα έσοδά του. Έχοντας υπόψη ότι τα έσοδα προέρχονται κατά κύριο λόγο από τις δύο πιο πάνω συγκεκριμένες πηγές (εισφορές και συμπληρωμές), των οποίων η αύξηση σε απόλυτους αριθμούς είναι συνυφασμένη με την ανάπτυξη της οικονομίας και με δεδομένο ότι κανείς δεν ευνοεί αύξηση των ποσοστών εισφοράς, θα πρέπει οι όποιες προτάσεις που αφορούν στη συμπερίληψη επιπλέον υπηρεσιών στο Σύστημα, να αξιολογούνται αφενός με τη μέγιστη ευαισθησία ως προς τις ανάγκες των ασθενών μας, αφετέρου με πολύ προσοχή, αφού η όποια επιπλέον υπηρεσία προστίθεται θα αποτελεί μια ετήσια επαναλαμβανόμενη δαπάνη, η οποία προφανώς δεν είχε προβλεφθεί στο αρχικό χρηματοδοτικό σχεδιασμό.
Τα πιο πάνω, παρόλο που αποσκοπούν στη γενικότερη ενημέρωση περί θεμάτων ΓεΣΥ, ίσως αποβούν και χρήσιμα, δεδομένου ότι διανύουμε μια προεκλογική περίοδο, κατά την οποία ελλοχεύει ο κίνδυνος αυξημένης τάσης υποβολής προτάσεων για συμπερίληψη πρόσθετων υπηρεσιών στο Γενικό Σύστημα Υγείας.
* Διευθυντής Οργανισμού Ασφάλισης Υγείας (ΟΑΥ)
(Οι απόψεις που εκφράζονται σε αυτό το άρθρο αντανακλούν μόνο τις απόψεις του αρθρογράφου).